Gain new perspectives for faster progress directly to your inbox.

がんは、世界的な主要死因のひとつです。国際的ながん研究機関の推計によると、2040年には患者数が2,800万人を超えるとされており、これは2020年比で47%増になります。 この増加の一因は平均寿命が延びたことにあります。がんの最も重大な危険因子が年齢であるためです。 ただし、50歳未満のがん患者数が増加していることから、環境要因や生活習慣も重要な役割を果たしていると示唆されます。
科学界ががんの治療法の向上に取り組んでいる中、効果的ながん治療の重要な要素として、早期発見と早期診断の重要性が浮上してきました。 早期発見は、外科手術、放射線治療、標的治療などでの治療成績の改善と、生存率の向上につながります。 そのため、がん細胞の存在や特定の特徴の有無を示すことのできる生物学的分子、すなわちバイオマーカーでの飛躍的進歩を目指して、研究者により積極的に研究が進められています。
バイオマーカーには、タンパク質、DNA、RNA、代謝産物、エクソソームなど、さまざまな種類や構造の生体分子が含まれます。 こうした生物学的な警告サインを特定することで、がんを早期に診断し、治療成績や患者の生活の質を向上させることができるようになります。
CAS コンテンツコレクションTMとExcelra Biomarker Insightsデータベースに対する弊社による最新の研究を通じて、研究のトレンドと今後有望なバイオマーカー研究分野が明らかになりました。これには膵臓がんと肝臓がんという、ほとんどの患者において予後が悪く、治療が最も困難な2種類のがんが含まれています。
この研究により、バイオマーカーの発見がどれほど進歩してきたか、そしてどれほど多くの重要な課題がまだ残されているのかが、明らかになりました。
がん診断におけるバイオマーカーの現在の役割
がんを早期に発見できるバイオマーカーの発見と開発の道程は、複雑かつ現在も進行中のプロセスです(図1参照)。 突然変異や兆候染色体異常など、がんの兆候を示すことのできる無細胞DNAは、1948年に初めて観察されました。 その後、数10年の間に、がん細胞の存在を示す「がん抗原」が発見され、その多くは現在も一般的に検査に用いられています。 例として、カルサイノエンブリオニック抗原(CEA)、α-フェトプロテイン(AFP)、糖鎖抗原19-9(CA19-9)などが挙げられます。
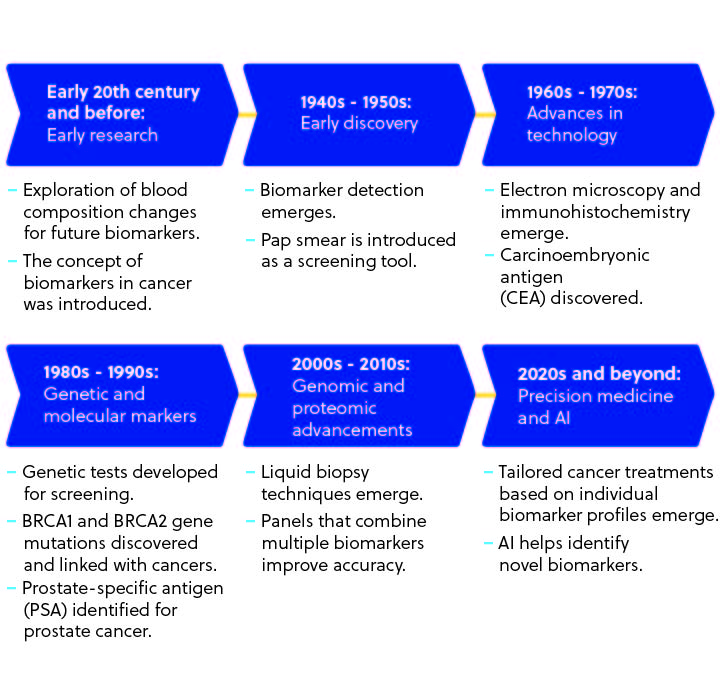
遺伝学の発展に伴い、バイオマーカーに対する理解も進みました。 BRCA1やBRCA2といった遺伝子変異は、遺伝性乳がんと卵巣がんのリスク判断を理解するため、定期的に検査されています。 がんのシグナルとして診断に役立つタンパク質の同定は、その後も科学者によって続けられました。1990年代に発見された前立腺特異抗原もそのひとつです。 また、イメージング技術もバイオマーカー発見能力を向上させており、現在ではMRI、超音波、PET(陽電子放射断層撮影)スキャン、CT(コンピュータ断層撮影)スキャンなどが、がんの早期発見の重要なツールとして使用されています。
バイオマーカーは、多数が発見されているだけでなく、それらの意味に対する理解も深まってきています。 バイオマーカーの中には、がんの有無の診断に役立つものもあれば、病気の経過を予測するもの、またはさまざまな薬剤や治療法に対する潜在的な反応を予測するのに役立つものもあります。 バイオマーカーの応用に至ってはさらに進んでおり、現在バイオマーカーを評価する際は、以下のすべてのカテゴリーに対して行うようになっています。
- 診断。がんの存在の検出と特定
- 予後の診断。病気の経過や再発の可能性の予測
- 予測。特定の薬剤や治療法に対する反応の予測
- 反応。薬剤に対する陽性または陰性の反応の確認
- モニタリング。疾患の状態の評価
- 感受性/リスク。発症可能性の確認
- 安全性。潜在的に有害な薬剤への曝露の影響の測定
膵臓がんと肝臓がん発見のためのバイオマーカー
過去20年間で、がんの早期発見のためのバイオマーカー関連の文献数は増加しています(図2参照)。 医学界では、がん治療が成功するためには、早期でしかも局所的な病期でなければならないという見解で一致しており、CAS コンテンツコレクションにおいてバイオマーカー研究文献の増加率が高いのも、そのためであると考えられます。
これが特に顕著に表れるのが、診断の遅れにより死亡率が高くなる膵臓がんと肝臓がんです。 この2種類のがんの診断には、すでに膵臓がんにはCA19-9、そして肝臓がんにはAFPという既知のバイオマーカーが用いられています。 遺伝子スクリーニングや画像検査も一般的に行われているものの、残念ながらそれら検査のほとんどは、症状が患者に現れてからしか行われておりません。 これらの疾患の場合、その時点ではすでに進行期に入っていることが多く、したがって腫瘍の切除や治療はほとんど役に立たないのです。
弊社パートナー、Excelra社とともに、そういった疾患のバイオマーカー候補が何千も含まれている同社のBiomarkers Insightsデータベースを分析しました。 表1に記載されているように、膵臓がんでは1,900が、そして肝臓がんには6,000のバイオマーカーが同定されました。 診断やリスク分類という、疾患を早期に発見して治療を成功させるための重要なマイルストーンに特化すると、膵臓がんには1,163、肝臓がんには3,582の潜在的バイオマーカーがあります。
| 仕様 | バイオマーカー数 | ||
| 膵臓がん | 肝臓がん | ||
| 合計 | 1927 | 5752 | |
| 診断用 | 1050 | 3218 | |
| 疾患リスク用 | 113 | 364 | |
| 非侵襲/最小侵襲サンプリング | 366(タンパク質189) | 1107(タンパク質279) | |
表1
上記の数値には希望が持てます。さらに分析を進めることで、こういったバイオマーカーの可能性に対する理解を深めることができるようになるでしょう。 例えば、肝臓がんに対して同定されたバイオマーカーの主なタイプはmRNAです(図3参照)。 そして膵臓がんのバイオマーカーで最も多いタイプはタンパク質です。しかし、タンパク質は体内ではあまりにありふれた構造であるため、特定のタンパク質を同定し、そしてそれがどんな意味を持つのかを理解するためには、更なる研究が必要なのです。
おそらくここで最も期待されるのは、これらバイオマーカーのうち425種が膵臓がんと肝臓がんの両方に使えるかもしれないという事です。 共通しているこれらの指標を使って両方の疾患を同時に検査できるようになれば、両疾患の早期診断と患者の転帰を改善する上で大きな前進となる可能性があります(図4参照)。
バイオマーカー研究には今後何が必要か
バイオマーカーが、がんの早期診断に有用であるためには、検査は確実である必要があります。 つまり、最も有望なバイオマーカーとは、血液検査または尿検査や呼気検査など、最小限の侵襲で採取できるものという事になります。 こういった基準でExcelra Biomarkers Insightsデータベースを評価したところ、非侵襲または最小侵襲の検査技術を用いていて、かつ膵臓がんまたは肝臓がんのための個別バイオマーカーは1,992個見つかりました。
こういった発見を研究段階から患者の治療につなげるには何が必要なのでしょうか。 第一に、特定のバイオマーカーが確実に効果的な診断ツールとなるためには、継続的な研究努力が必要です。 がんの不均一性は有名であり、そのためバイオマーカーは偽陽性やその他の不正確な結果をもたらす可能性もあります。 そこで、潜在的バイオマーカー候補を念入りに研究することによってのみ、科学界は幅広く利用できるバイオマーカーを見つけることができるのです。
第二に、そういった画期的発明を患者にもたらすためには、FDA承認の検査が必要です。 検査開発のための資本投資は、臨床試験における継続的な取り組みと同様、極めて重要です。 実際にこういった試みはすべて進行中で、パンデミック関連が一段落してからは、膵臓がんや肝臓がん診断のための臨床試験もまた好調になっています。 時間とリソースの継続的な投資とともに、複雑なバイオマーカーデータの分析をAIなどの高度なテクノロジーを使って行うことでも、効果はでることでしょう。
数多くの障害があっても、バイオマーカー研究はがんの早期発見と診断において新たな可能性を切り開き、患者に明るい未来をもたらすことができます。 バイオマーカー研究での最新情報と、それががん診断の改善にもたらす影響についての詳細は、最新のInsights Report